膵臓の前がん病変「IPMN」、リスク高い所見で必ず手術すべきか議論残る
名古屋大学は4月28日、膵管内乳頭粘液性腫瘍(IPMN)の手術適応に関する新たな評価基準を提案し、超音波内視鏡(EUS)という高精度な検査を用い、IPMNの進行がんリスクをより正確に評価できる可能性を示したと発表した。この研究は、同大大学院医学系研究科消化器内科学の熊野良平医員(研究当時:博士課程学生)、川嶋啓揮教授、藤田医科大学医学部消化器内科の大野栄三郎教授らの研究グループによるもの。研究成果は、「Annals of Surgery」にオンライン掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
IPMNは、膵臓にできる粘液を産生する嚢胞(液体の入った袋状の病変)で、一部は膵がんへと進行する可能性がある。そのため、がん化のリスクが高いと判断される患者には手術が推奨される。特に、「高リスク所見(High-risk stigmata: HRS)」に該当するIPMN患者は、がん化の可能性が高いと考えられ、手術の適応となるのが一般的だ。
しかし、HRSに該当するすべての患者が本当に手術を受けるべきなのかは、これまで明確に証明されていなかった。実際に手術を受けた患者の中には、病理検査の結果、「低異型度(low-grade dysplasia)」と診断される、つまりがんではなく良性の段階であったケースも少なくない。これは、本来であれば手術をせずに経過観察でも十分であった可能性があることを示唆している。さらに、IPMNの自然史(病気の進行パターン)も未解明な部分が多いことが課題となっている。一般的にIPMNは比較的ゆっくりと進行することが知られているが、どの程度のスピードで悪性化するのか、またどの患者が特にリスクが高いのかについては、まだ十分な研究がされていない。そのため、HRSに該当するすべての患者に対して、一律に手術を行うべきかどうかという議論が続いていた。
また、膵臓の手術は非常に高侵襲であり、患者にとって大きな負担となる。手術後の回復には長期間を要し、合併症のリスクも高いため、特に高齢者や持病を持つ患者では、手術そのものが命に関わるリスクとなる可能性がある。さらに、これらの患者にとって手術を行うことが本当に予後の改善につながるのかも、これまで十分に検証されていなかった。このように、HRSに該当するすべてのIPMN患者が手術を受けるべきなのか、また高齢者や持病のある患者にとって手術が本当に最適な治療法なのかを明らかにすることが、臨床上の重要な課題となっていた。今回の研究では、こうした問題を解決するために、より精密な診断方法を用いてIPMN患者の手術適応を適切に判断し、不要な手術を減らしながら、手術の負担の大きい患者には最適な治療を提供することを目指した。
IPMNの嚢胞内にできるINに着目、超音波内視鏡による評価実施
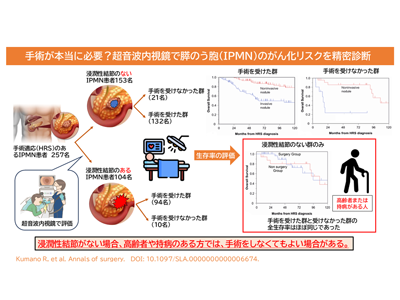
今回の研究では、IPMNの嚢胞内にできる結節のうち、超音波内視鏡(EUS)を用いた「浸潤性結節(Invasive Nodule: IN)」の有無の評価が、IPMNの予後に与える影響を評価した。INとは、嚢胞内の結節の浸潤所見であり、INが認められる場合、浸潤がんの可能性が高いと考えられる。
257人のIPMN患者を評価、INなければ手術行わず経過観察で予後良好と判明
評価の結果、INの有無が手術の適応を判断するうえで重要な指標となることが明らかになった。
HRSを有し手術適応のある257人のIPMN患者を対象に、EUSを用いてINの有無を評価した。その結果、INがある患者は、手術によって生存率が改善することが確認された。一方で、INがない患者では、たとえHRSに該当していたとしても、手術を行わずに経過観察することでも良好な予後を維持できるケースが多いことがわかった。
高齢者や持病を持つ患者では、INがない場合の手術の有無による生存率の差なし
特に、高齢者や持病のある患者においては、INがない場合、手術の有無による生存率の差がほとんど認められなかった。膵臓の手術は非常に高侵襲であり、回復に時間を要するだけでなく、合併症のリスクも高いことから、INがない患者に対して手術を回避することが、治療戦略として合理的である可能性が示された。今回の研究の結果から、対象患者全体の約20%、高齢者や持病を持つ患者の約50%が、手術を行わずに経過観察を選択できる可能性があることがわかった。
EUSによるINの有無の評価、HRS基準に追加でより適切な治療戦略策定できる可能性
さらに、EUSはCTと比較して、より高い感度でINを検出できることが示された。CTでは検出が難しいINをEUSが捉えることで、より精密な診断が可能となり、IPMNの手術適応をより適切に判断できる新たな基準につながる可能性が考えられる。
今回の研究の成果により従来のHRS基準のみに基づいてIPMN患者に手術を適応するのではなく、EUSによるINの有無の評価を加えることで、より適切な治療戦略を策定できることが明らかになった。特に、高齢者や手術リスクの高い患者にとって、INの有無を基準とすることで、不要な手術を回避しながらも、リスクの高い患者には適切な治療を提供できる可能性が示された。今回の研究の結果は、IPMNの診療における判断材料の一つとなる可能性があり、今後の診療指針の検討に貢献することが期待される。
INの評価を考慮した治療アルゴリズム、より厳密な検証行い基準を確立することが重要
今回の研究により、EUSを用いたINの評価が、IPMNの手術適応を判断する新たな基準となりうることが示された。このINの基準が適用されることで、多くの患者にとって不必要な手術を回避できる可能性がある。今後は、この診断基準の確立を進め、より多くの臨床現場で実用化できるよう取り組むことが課題となる。
IPMNの悪性化のリスク因子については、まだ不明な点が多く残っている。今後は、長期的な経過観察データを蓄積し、どの患者がより高いリスクを持つのかを明確にする研究が必要である。これにより、手術が本当に必要な患者と、経過観察が適切な患者をより正確に分類することが可能となる。
今回の研究の成果は、EUSによるIN評価の有用性を示唆しており、今後の診療指針に情報提供を行うことが期待される。現在のHRS基準だけでは、手術適応の判断が必ずしも最適とは限らないため、INの評価を考慮した治療アルゴリズムの有用性について、さらなる検討が求められる。特に、高齢者や持病を持つ患者では、手術の適応を慎重に判断するための指針の確立が課題となる。
「今回の研究は単施設の後ろ向き研究であるため、今後は多施設共同の研究を行い、EUSによるIN評価の有効性をより厳密に検証することが求められる。特に、INのサイズや形状、浸潤性を詳細に解析し、診断の精度向上につながる基準を確立することが重要だ」と、研究グループは述べている。
▼関連リンク
・名古屋大学 研究成果発信サイト



