腎温存治療の可能性がある早期の腎盂・尿管がん、既存の基準は厳しく該当患者が少ない
岡山大学は6月17日、腎盂がん・尿管がんにおいて独自の低リスク(がん進行リスクの小さい)患者の同定基準を設け、その適応に当てはまる患者に対して、腎臓を摘出することなく、ツリウムレーザーとホルミウムレーザーを併用し腫瘍を焼灼、根治を目指す「腎温存手術」の適応拡大に成功したと発表した。今回の研究は、同大学術研究院医療開発領域(腎泌尿器科)の片山聡助教(特任)、学術研究院医歯薬学域(医)腎泌尿器科学の荒木元朗教授らの研究グループによるもの。研究成果は、「European Urology Focus」と「International Journal of Urology」に掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
腎盂・尿管がんは、内径約3mm程度の細い管腔臓器である尿管やその先にある腎盂にできる腫瘍で、正確なステージ診断(早期がんなのか進行がんなのか)が困難なことが多い疾患である。そのため、がんと診断されれば腎尿管全摘手術(腎臓と尿管を一緒に摘出する手術)が標準治療として、世界中で行われている。しかし、腎盂・尿管がんは高齢者が多く、腎機能障害を含む多くの合併症を持つ者も多い。そのような者にとって、腎臓を一つ摘出することは透析導入による生活の質を下げ、ひいては寿命を縮めることにもなり得る。
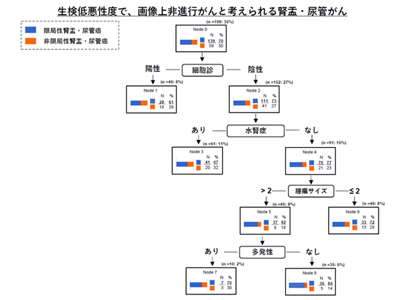
また進行リスクの低い早期がん(low risk)では腎臓摘出せずに治療できる可能性があるが、各種ガイドラインで用いられているlow riskの定義は非常に厳しく、該当する患者が少ないことが問題だった。さらに、診断時に同定した腫瘍悪性度が不正確であることも問題だった。
新たに早期がん予測モデルを構築、low risk適応基準を拡大
研究グループは、欧米との多施設共同研究により、既存のガイドラインの推奨するlow risk腎盂・尿管がんの適応には数多くのリスク因子を用いる必要があり、実際に適応となる患者が非常に少ないことを指摘した。それを解決すべく、リスク因子に重み付けをし、腫瘍悪性度、画像上の浸潤所見、という2つの最も重要な因子のみを組み合わせた早期がん予測モデルを構築し、他のリスク因子は早期がん予測の有意な因子でないことを同定した。
さらに、欧米のガイドライン推奨予測モデル(NCCN、EAU)と比較し、提唱した予測モデルは最も高い感度、精度を示し、また適応患者を増加させることを見出した。最新の欧州泌尿器科学会ガイドライン2025では、腎盂・尿管がんのlow risk適応基準はそれまでのものより拡大している。本論文は同ガイドラインに引用され、適応拡大の根拠の一つとなっている。
生検診断時の腫瘍悪性度が予後に大きく関わると判明、術前診断の重要性を示唆
また、手術前の生検での腫瘍悪性度が不正確(低悪性度の30~50%は高悪性度と最終診断される)であることもこのがんの最適な治療方針決定を妨げる問題の一つである。研究グループは、生検時に低悪性度UTUCと診断後に腎尿管全摘後で高悪性度UTUCと診断された群は、生検時・腎尿管全摘後ともに高悪性度UTUCと診断された群より予後が良いことを見出し、生検診断時の腫瘍悪性度が予後に大きく関わることを示した。
「透析治療では、生活に多くの制限を要することで患者の生活の質を低下させてしまう。岡山大学病院腎泌尿器科では、腎盂・尿管がん患者に対して腎温存手術を行うことで、不必要な腎摘出や、透析を回避することで、患者の生活の質を維持、健康寿命を伸ばす。透析を回避することによる高額な医療費の削減にも取り組んでいる」と、研究グループは述べている。
▼関連リンク
・岡山大学 プレスリリース



