診断エラーは診療の5~10%程度、多職種で診断に向き合うことの重要性が問われる
順天堂大学は12月4日、看護師による医師の診断に対する懸念の頻度と、懸念が医師に伝えられたか否か、および伝えられなかった原因について調査し、直近の1か月の診療の中で看護師の61.2%が医師の診断に懸念を抱いたが、52.5%はそれを医師に伝えなかったことが判明したと発表した。この研究は、同大医学部附属順天堂医院総合診療科の宮上泰樹助教、内藤俊夫教授、同院診療看護師の重冨杏子氏らの研究グループによるもの。研究成果は、「Scientific Reports」に掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
診断エラー(一般的には誤診)は、診療の5~10%程度に生じるといわれている。そのうち約10%程度(つまり実際の診療の0.5~1.0%)が患者に悪影響を来たすといわれている。診断エラーは、近年国内メディアでも複数取り上げられるようになり、現在の医療のホットトピックスの1つとなっている。しかし、米国では15年ほど前からこのテーマについて取り組んでおり、診断エラーの原因は、知識などの医師の能力ではなく、その時の状況や、思い込み・働き方・コミュニケーションなどが影響するとされている。診断エラーを減らすための対策はこれまでにも複数検討されているが、その一つとして、医師のみならず多職種で診断に向き合うことの重要性が問われている。医療職の中で、最も患者と接するのは看護師であり、看護師が診断に積極的に関わることで診断精度が向上することが想定される。
しかし、日本はもちろんのこと、世界的にも看護師の関わりによる診断活動成果の報告は少なく、まだわかっていないことが多いのが実情だ。日本では、さらに男女間や、医師を頂点とした医療職種間のヒエラルキーが存在するため、看護師は医師の診断に疑問や懸念を感じたとしても医師に伝えられないのではないかと考えた。そこで、この実状を把握し、原因を調査することで今後の国内の診断精度向上に役立てる一助となることを期待し調査を実施した。
看護師430人対象、過去1か月以内に医師診断に懸念を持ったかなどを調査
今回研究グループは、医療者が最も登録しているインターネットサイトである日経メディカル社(看護師は7万3,936人登録)に調査協力を依頼し、同社に登録している看護師を対象に2023年6月26日~7月31日まで調査を行った。回答は、看護師の背景因子として性別・年齢・経験年数・最終学歴(専門学校・大学・大学院など)・施設規模(0~100床・100~500床・500床以上)/施設種類(診療所・市中病院・大学病院など)・都会か地方か・管理職(主任や師長)か否か・看護師の専門スキル(保持していないとできない特殊業務がある看護師)の有無を調査し、さらに論文の主旨としてこの1か月の間に医師の診断に懸念を持ったか否か、懸念を持った場合その懸念を医師に伝えられたか否か、懸念を感じた医師の背景(年代(正確にわからないことを想定し年代)・性別・管理職か否か・医師の診療科)、医師に伝えられない理由を調査した。調査は、看護師のプライバシーに配慮して行い、参加者には、1人500円の報酬を支払った。報酬は総合診療科の研究費で賄われ、金銭的な実現可能性を考慮し1,000人までを制限とした。
結果として430人が参加し、そのうち女性は81.2%、年齢の中央値は45歳、経験年数の中央値は19年だった。最終学歴は、専門学校が最も多く63.3%。管理職は28.3%、何らかの専門スキルを所持していた者は24.0%だった。施設規模は100~500床が38.1%と最も多く市中病院が49.3%と最多だった。
懸念を感じた看護師は61.2%、40~60代の医師には伝えにくい傾向
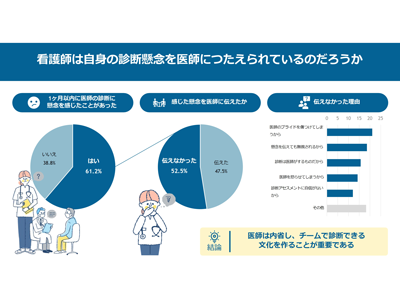
アウトカム因子としては、1か月以内に医師の診断に懸念を感じた看護師は61.2%だった。懸念を感じた看護師と懸念を感じなかった看護師を多変量解析で背景因子を比較評価したところ、経験年数が長いほど懸念を感じやすいことがわかった。さらに、感じた懸念を医師に伝えられなかった看護師は52.5%だったことがわかった。懸念を伝えられない看護師と伝えられた看護師を看護師と医師の背景因子と多変量解析を用いて比較評価したところ、看護師の年齢が低いほど、看護師の経験年数が長いほど、懸念を伝えられず、さらに病床数が少ない病院や診療所の方が懸念を伝えにくい傾向にあった。医師側の背景では、20代の医師と比較して40~60代の医師には伝えにくい傾向があった。
伝えられない理由、医師のプライドを傷つけてしまう21.1%、懸念を伝えても無視される18.6%
伝えられない理由のトップ5は、医師のプライドを傷つけてしまうから(21.1%)、懸念を伝えても無視されるから(18.6%)、診断は医師がするものだから(15.7%)、医師を怒らせてしまうから(14.3%)、診断アセスメントに自信がないから(12.1%)という結果だった。
医師が看護師と適切なコミュニケーションを行うことが大切
過去の報告から、特に経験を積んだ看護師は患者の異変に気が付きやすいといわれている。そのため、診断には看護師の視点も重要であると考える。そして医師に伝えらなかった背景を見ると、規模の小さい施設では懸念を伝えにくいことや比較的経験を積んだ40~60歳代の医師に伝えにくいのは、やはり背景に日本の文化背景によるヒエラルキーがあるのと考えられた。特に伝えられない理由から鑑みるに、医師要因と看護師要因の両方があり、この両方向からの対策が重要と考えられる。
同大病院では、2023年より診療看護師を雇用し、2024年より総合診療科では診断関連の教育を積極的に行っている。また、診療看護師が医師と看護師の間に入ることにより、コミュニケーションも円滑化されるという効果も起きている。
「今後は、看護師の診断エラーの知識と、具体的な懸念内容が何なのか、実際の診療現場での検証が必要だ。研究結果を元に、医師は、日頃の看護師とのコミュニケーションを内省し、看護師との適切なコミュニケーションを行うことが大切だ。さらに看護師も巻き込んだ診断戦略チームを作っていくことで看護師の診断能力も向上されていくことが想定される」と、研究グループは述べている。
▼関連リンク
・順天堂大学 プレスリリース



