角膜が白く濁り透明性が失われ視力低下をきたす難治性疾患
慶應義塾大学は1月14日、難治性疾患である水疱性角膜症に対し、iPS細胞由来の角膜内皮代替細胞を眼前房内に移植する新たな治療法の安全性および有効性を検討するため、第一種再生医療等提供計画として実施した臨床研究の結果を発表した。この研究は、同大医学部眼科学教室の榛村重人特任教授(研究当時、現在、同教室訪問教授、藤田医科大学臨床再生医学講座教授)、同大医学部眼科学教室の平山雅敏専任講師(研究当時、現在、同教室准教授)らの研究グループによるもの。研究成果は、「Cell Reports Medicine」に掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
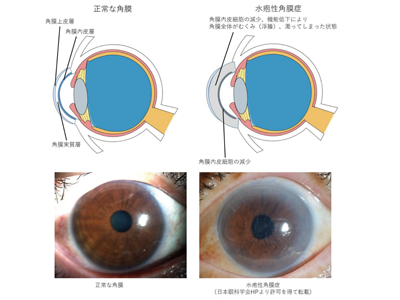
角膜は、眼を構成する層状の組織の一つであり、体の中で唯一透明な直径約1cmの組織である。主に外側から上皮層、実質層、内皮層の3層で構成されている。このうち、内皮層にある角膜内皮細胞は角膜を透明に保つためのポンプ機能とバリア機能を持っている。この角膜内皮細胞がさまざまな理由によりダメージを受けて、細胞数が一定の数より減ってしまうと、ポンプ機能とバリア機能を十分に果たすことができなくなり、角膜内に目の中の水(房水)が入り込んだままの状態(浮腫状)となり、角膜が白く濁ってしまう。この状態を水疱性角膜症と呼び、角膜が白く濁ることにより、透明性が失われ視力が低下する。
角膜移植後の水疱性角膜症再発1症例に実施、52週で視力など臨床的改善認める
今回研究グループは、水疱性角膜症の患者(角膜移植後の水疱性角膜症再発例)1症例に対し、細胞移植の安全性および有効性について評価する臨床研究を実施した。移植細胞は、京都大学iPS細胞研究財団(CiRA_F)で作製された「再生医療用iPS細胞ストック」を同大病院細胞培養加工施設(KHCPC)で角膜内皮代替細胞に分化させ、使用した。実施場所は同大大学病院、2022年10月に行った。手術方法は、局所麻酔のもと、患者の眼前房内に角膜内皮代替細胞を注射器で注入し、細胞を角膜の後面に生着させるために3時間ベッド上でうつ伏せ姿勢を維持した。
臨床研究の評価期間(移植後52週)において、腫瘍化や強い炎症反応といった安全上の懸念は認められず、視力および角膜厚の臨床的改善が認められた。
移植前細胞のゲノムにEP300遺伝子の変異を検出、発がんの兆候は見つからず
同大特定認定再生医療等委員会の指導の下、移植直前の細胞の一部を用いて全ゲノム解析を実施したところ、COSMIC Cancer Gene Census掲載遺伝子であるEP300遺伝子上に変異を検出した。EP300遺伝子はCOSMIC Cancer Gene Censusに遺伝子名が登録されているものの、今回見つかった変異の箇所については登録されていない。そのため、同変異のがん発生リスクの可能性を検討するために、同変異を持つiPS細胞において発現が変動する遺伝子や分化指向性への影響を調べた。得られたデータを総合的に評価した結果、発がんにつながるような兆候は観察されなかった。加えてEP300遺伝子変異を含む細胞の動物移植実験の結果からも異常は認められなかった。
「今回、水疱性角膜症に対するiPS細胞由来角膜内皮代替細胞の移植という、世界初の手術を実施した。研究対象者の安全性を最優先するため、水疱性角膜症の患者のなかで、特に重症例(少なくとも1回の角膜移植治療後の再発例)という、非常に限られた患者を対象とした。今後も継続的に経過の観察を行い、有効性と安全性について慎重に検討を続けていく予定だ」と、研究グループは述べている。
▼関連リンク
・慶應義塾大学 プレスリリース



