「病院死>在宅死」の日本、在宅死の状況を多施設で調査
東京慈恵会医科大学は11月15日、在宅療養患者の追跡調査を行い、在宅療養を開始してから在宅で亡くなる累積発生率を経時的に調べ、また在宅死に、在宅以外で亡くなる場合と比べて、どのような要因が関わっているかを明らかにしたと発表した。この研究は、同大総合医科学研究センター臨床疫学研究部の松島雅人教授、日本医療福祉生活協同組合連合会家庭医療学開発センターPractice-based research networkの渡邉隆将運営委員長らが行ったもの。研究成果は「Geriatrics & Gerontology International」オンライン版に掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
急速な高齢化により、年間死亡者数は2019年の138万人から2040年には168万人に増加すると予測されており、病院のキャパシティが限界に達している。そのため、日本政府は、医療システムの負担増に対応するため、医師による訪問診療や在宅での看取りを推進している。しかし、在宅での死亡の割合は過去20年間ほとんど変化していない。在宅医療を奨励する理由は、病院での看取りの限界だけではない。在宅医療と死に関する意識調査を行った過去の研究では、末期がん患者に対して、医療従事者の多く(79%)が患者の最期の場所は自宅が理想であると答えたが、実際にそうなると考えているのは、医療従事者のわずか8%であったことが報告されている。
日本では、かつては自宅で亡くなるのが一般的だった。しかし、1970年代以降、病院での死亡の割合が自宅での死亡の割合を上回るようになり、現在では病院で亡くなることが当たり前になっている。日本は米国、いくつかのヨーロッパの国々、韓国と比較して、全死亡に占める病院死の割合が高いという結果が出ている。また、日本はスウェーデン、オランダ、フランスと比較して、自宅での死亡の割合が低いことがわかっている。ちなみに、2019年、日本では個人宅での死亡はわずか13.6%であった。
そこで研究グループは、日本で医師主導の在宅医療訪問を受けている患者を丹念に追跡調査し、在宅死の状況とそれに関連する因子を多施設前向きコホート研究に取り組んだ。
年齢、常勤介護者の有無など在宅死に関わる因子を同定
2013年2月1日~2016年1月31日までの間、東京大都市圏に位置する13施設から在宅で医師主導の定期的な医療を受け始めた65歳以上の762人を調査した。観察期間は2017年1月31日に終了した。
調査中に亡くなった368人について、在宅死に関わるであろう、在宅療養開始時の以下の12の調査項目(生物心理社会的変数)を用いて在宅死に関わる因子を同定した。12項目は具体的に、生物医学的項目として、1)性別、2)年齢、3)がんの有無、4)栄養状態(血清アルブミン値)、5)基本的日常生活動作(Barthel Index score)、6)褥瘡治療の有無、7)在宅酸素療法/呼吸器使用。また、心理的事項として、8)認知症の有無、9)うつ傾向(Cornell Scale for Depression in Dementiaの日本語改訂版)、さらに社会関連変数として、10)常勤介護者の有無、11)一人暮らしかどうか、12)生活保護受給者かどうか、であった。
在宅での死亡率は137.6/1,000人年
368人のうち、133人(36.1%)が自宅で、235人(63.9%)が「その他の場所」で亡くなっていた。「その他の場所」の内訳は、病院215人(58.4%)、介護施設18人(4.9%)、(死亡場所不明が2人)。在宅での死亡率は137.6/1,000人年(95%信頼区間:116.1~163.1)だった(死亡場所不明の2人は計算から除外)。これは、たとえば1,000人を1年間追跡したとしたら、137.6人が亡くなったことを示す。
在宅ケアの期間が長くなるほど、在宅での死亡割合が低下
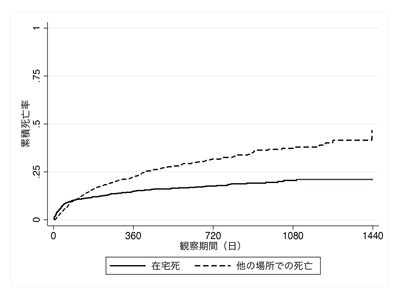
経時的な調査により、在宅療養開始直後は、「在宅での死亡」が「他の場所での死亡」よりも多くなったが、その後、「在宅での死亡」の累積発生率は、「他の場所での死亡」の累積発生率よりも緩やかに増加していることがわかった。また、他の場所、主に病院での死亡は、追跡期間終了まで比較的一定に増加することが特徴的であることもわかった。したがって、在宅ケアの期間が長ければ長いほど、在宅での死亡の割合が低下することになる。
さらに、「在宅での死亡」に在宅療養開始時のどのような項目が関連しているかを、多変量解析(多項ロジスティック回帰分析)で検討した結果、「年齢」「Barthel Index score」「酸素療法を受けているか」「常勤介護者がいるか」が独立して関連していることが示された。
在宅死の累積発生率に、在宅療養導入時の患者の状態や環境が強く影響している可能性
日本で医師主導の在宅訪問診療を受けている患者の在宅死亡の累積発生率を訪問診療開始時から評価し、生物心理社会的観点から患者の詳細な情報を分析した今回の研究は、研究グループが把握する限りでは、これが初となるという。
在宅での死亡の累積発生率は、在宅療養開始後に急増したものの、やがて横ばいになった。一方、他の場所での死亡は、追跡期間終了まで一貫して増加している。在宅療養開始後、初期の段階で在宅死亡の累積発生率が急上昇したのは、在宅で亡くなることを前提に在宅療養を導入した終末期患者のためであると考えられる。在宅療養期間が長くなるにつれて、患者本人、家族、主治医の関係が強くなり、死への備えができるため、在宅死の割合が高くなると予想されたが、在宅死の累積発生率は早期に横ばいになり、それ以上増加しない傾向があり、在宅療養導入時の患者の状態や環境が強く影響している可能性が示唆された。
「今回報告した在宅死と関連する一連の変数は、患者とその家族の将来の死に対する準備に関連しているようにみえる。例えば、在宅医療導入時に基本的日常生活動作についての自立度が高い場合、患者本人や患者を取り巻く環境は、在宅死への備えが十分でないことを意味する可能性がある。今後、さらに在宅療養患者の実態について明らかにすべく解析を行っていく」と、研究グループは述べている。
▼関連リンク
・東京慈恵会医科大学 プレスリリース



